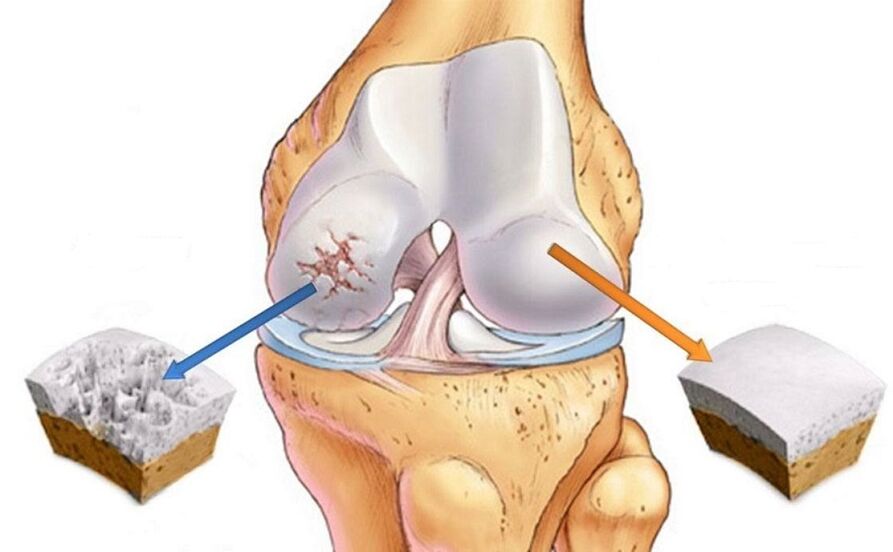
Osteoartrīts ir daudzveidīga un daudz slimību grupa, kas etioloģiski atšķiras (tas ir, to attīstības dēļ), bet izraisa līdzīgas izmaiņas un līdzīgas klīniskās izpausmes. Iepriekš tika uzskatīts, ka osteoartrīts ir tikai locītavu skrimšļa bojājums, bet tagad ir pierādīts, ka visi locītavas komponenti ir iesaistīti artrozes patoloģiskajā procesā, ieskaitot sinoviālo membrānu, saites, kapsulas, periartikulāros muskuļus, tas ir, mīkstos audus. Osteoartrīts ir visizplatītākā locītavu slimība un visizplatītākā reimatoloģiskā patoloģija. Turklāt mehāniskā ritma sāpes (apspriesta zemāk), kas raksturīgas osteoartrītam, ir viens no galvenajiem iemesliem, kāpēc pacienti vēršas pie primārās aprūpes speciālistiem (terapeiti, ģimenes ārstu). Saskaņā ar konservatīvāko statistiku aptuveni 15% pasaules iedzīvotāju cieš no osteoartrīta. Turklāt pēdējo 20 gadu laikā osteoartrīta pacientu skaits ir gandrīz divkāršojies, kas ir saistīts ar dzīves ilguma pieaugumu un kolosālu aptaukošanās izplatību. Visbiežāk osteoartrīts ietekmē ceļgalus, gurnus, rokas locītavas un mugurkaulu.
Kāds ir pareizais slimības nosaukums?
Internetā var atrast vairākus šīs slimības nosaukumus: artroze, osteoartrīts, osteoartrīts un daži citi. Kāda ir atšķirība? Pārpratums par daudziem slimības attīstības mehānismiem (patoģenēze) ir izraisījis faktu, ka mūsdienās to pašu slimību sauc par osteoartrītu vai osteoartrītu. Sākotnēji slimību sauca par osteoartrītu, kas uzsvēra primārās deģeneratīvās izmaiņas locītavās. Pirmās teorijas par patoloģiskajiem procesiem, kas rodas artrozes laikā, radās pagājušā gadsimta 70–80. Tā laika dati liecināja, ka skrimšļa audu - hondrocītu šūnas - ir ļoti zema bioloģiskā aktivitāte, un tāpēc tās nevar reaģēt uz dažādiem bojājumiem ar iekaisuma reakciju. Tomēr šodien ir pierādīts, ka osteoartrīts galvenokārt notiek locītavas iekaisums, tāpēc termins osteoartrīts šobrīd ir pieņemamāks (piedēklis “tas” tikai norāda uz iekaisuma klātbūtni). Iekaisums osteoartrīta gadījumā nav neinfekciozs, tas ir, tas ir aseptisks. Saistībā ar jauniem datiem ir pareizāk saukt slimību osteoartrītu, un osteoartrīts joprojām būs izplatīts jēdziens, kas apraksta pēdējās izmaiņas skrimšļos šajā slimībā.
Slimības formas
Galvenās osteoartrīta formas ir šādas:
- Primārais vai idiopātiskais, tas ir, sākotnēji nemainīgā locītavā. Tā rašanās iemesli bieži paliek neskaidri.
- sekundārā, kad bojājums rodas uz dažādu slimību vai apstākļu fona.
Ja tiek ietekmēta viena locītavu grupa, tad mēs runājam par vietējo osteoartrītu (piemēram, ceļa locītavu bojājumi ir gonartroze). Ja tiek ietekmēta vismaz 3 locītavu grupas, slimība tiek vispārināta (primārais vispārinātais osteoartrīts). Primārais osteoartrīts visbiežāk rodas pusmūža un vecāka gadagājuma cilvēkiem, idiopātiska artroze bērniem ir ļoti reti sastopama.
Galvenās slimības un apstākļi, ar kuriem var rasties osteoartrīta simptomi, tas ir, artrozes cēloņi, ir uzskaitīti zemāk klasifikācijā:
- posttraumatiskā artroze, tas ir, notiek pēc ievainojumiem un locītavu bojājumiem,
- Dažādas iedzimtas un iegūtas slimības (piemēram, Perthes slimība, hipermobilitātes sindroms un citi),
- Endokrinoloģiskā patoloģija (cukura diabēts, vairogdziedzera un paratheidīta dziedzeru bojājumi),
- Kalcija nogulsnēšanās slimība,
- Nervu sistēmas bojājumi (neiropātija),
- Citas reimatiskas slimības.
Starptautiskajā slimību klasifikācijā 10. redakcija (ICD-10) osteoartrozi apzīmē ar burtu M (m.15-19), un tajā ietilpst primārā vispārinātā osteoartroze, coxartroze (gūžas locītavas bojājumi), ceļa locītavas gonartroze (arthrozes artroze), patellofemorālā arthoza arthoza arthroze.
Artrozes attīstības riska faktori
Parasti visus osteoartrīta riska faktorus var iedalīt 3 grupās: sistēmiski, vietējie (vietējie) un ārējie.
Sistēmiski riska faktori:
- Vecums.
- Grīda.
- Sacīkstes.
- Ģenētiska predispozīcija uz locītavu slimībām.
- Kaulu minerālu blīvums.
Vietējais:
- Iepriekšējie bojājumi locītavai.
- Muskuļu vājums.
- Nepareiza locītavas ass.
- Hipermobilitātes sindroms.
Ārējs:
- Liekais svars, aptaukošanās.
- Pārmērīgs stress locītavām.
- Sporta kravas.
- Noteiktas profesijas, darbības veids.
Artrozes simptomi
Slimības klīniskais attēls ir atkarīgs no tā, kura locītavu vai locītavu grupa ir iesaistīta patoloģiskajā procesā. Visbiežāk tiek ietekmētas tās locītavas, kuras ir pakļautas pārmērīgai vai vislielākajai slodzei (ceļgali, gurni, rokas, mugurkauls). Ceļa un gūžas locītavu bojājumi (attiecīgi gonartroze un koxartroze) ir viens no galvenajiem invaliditātes cēloņiem pacientiem, tāpēc galvenās prioritātes ir savlaicīga diagnostika un slimības ārstēšana. Kopumā artrozes simptomus var iedalīt 3 grupās: sāpes, krepitus un palielinātu locītavu tilpumu.
Sāpes ir galvenais osteoartrīta simptoms. Pašā skrimšļos nav nervu galu, tāpēc visas sāpes ir saistītas ar blakus esošo kaulu, sinoviālo membrānas un mīksto audu bojājumiem, kas ieskauj locītavu, kas ir sāpju avoti. Turklāt loma ir arī pacienta uztverei par sāpēm (pārmērīga trauksme, zema sāpju slieksnis). Locītavu sāpes osteoartrīta dēļ tiek raksturota kā mehāniska. Sāpju mehānisko ritmu raksturo pastiprinātas sāpes ar kustību un slodzi, kā arī samazinātas sāpes miera stāvoklī. Var rasties arī rīta stingrība, bet parasti ne vairāk kā 30 minūtes. Arī “gēla fenomens” ir diezgan raksturīgs: pēc atpūtas pacients prasa zināmu laiku, lai izkliedētu. Dažreiz sāpju mehāniskajam ritmam pievieno iekaisuma komponentu. Sāpju iekaisuma komponenta pievienošanu norāda paaugstinātas sāpes bez acīmredzama iemesla, nakts sāpju parādīšanās, pietūkums un slimības saasināšanās. Dažreiz pacienti sūdzas par sāpju intensitātes izmaiņām atkarībā no laika apstākļiem un atmosfēras spiediena izmaiņām.
Krepitācija ir dažādas kraukšķi, čīkstēšana un plaisas locītavās, kas rodas kustības laikā.
Locītavu pietūkums un paplašināšanās. Locītavu var palielināt lielums pietūkuma un aktīva iekaisuma dēļ ar izsvīdumu locītavas dobumā (sinovīts) un osteofītu dēļ. Osteofīti ir īpaši raksturīgi roku locītavām (Heberdenas un Boucharda mezgli).
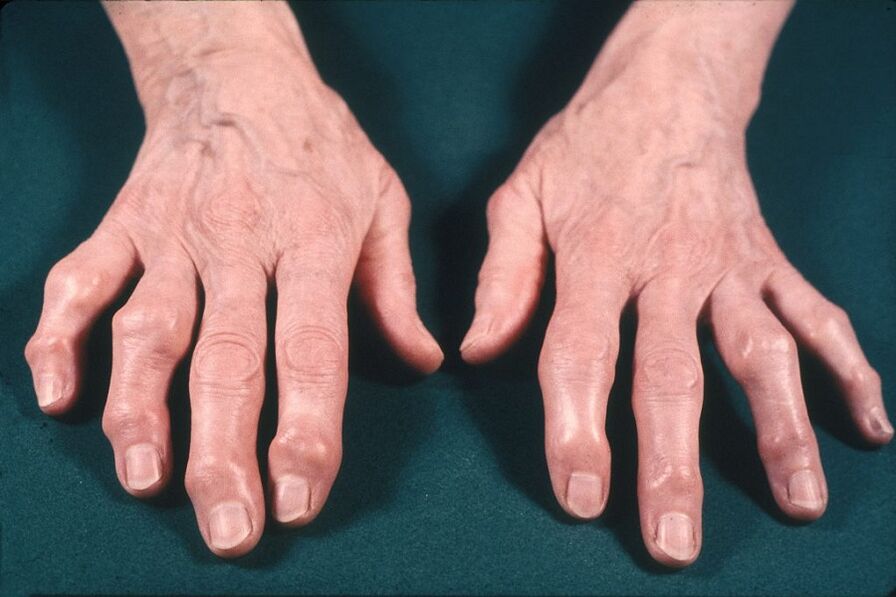
Osteoartrozes iekšējo orgānu bojājumi netiek novēroti, kas atšķir patieso artrozi no artrīta.
Osteoartrīta diagnoze
Locītavu artrozes diagnosticēšanai nav īpašu testu vai laboratorijas rādītāju. Tomēr sākotnējās vizītes laikā ārsts lūgs jūs veikt pilnīgu pārbaudi, lai atšķirtu osteoartrītu no citām locītavu slimībām, lai pēc iespējas ātrāk identificētu šo slimību. Turklāt diagnostikas meklēšana ir svarīga, lai identificētu vienlaicīgas slimības un pielāgotu terapiju. Tātad kopumā osteoartrīta diagnoze izskatās šādi:
- Vispārīgi klīniskie testi (vispārējie asins un urīna testi),
- reimatoīdais faktors,
- C-reaktīvā olbaltumviela,
- Acdc,
- Bioķīmiskā asins analīze.
- Locītavas izsvīduma klātbūtnē ieteicama locītavu šķidruma analīze.
Tomēr visdrošākā artrozes diagnozes metode joprojām ir rentgena pārbaude (CT, MRI). Artrozes izmaiņu klasifikācija ir parādīta turpmāk (osteoartrīta radioloģiskie posmi):
- 0. posms - nav izmaiņu;
- 1. posms - šaubīgas pazīmes;
- 2. posms - minimālas izmaiņas locītavas telpas nelielā sašaurināšanās veidā, atsevišķi osteofīti;
- 3. posms - nozīmīga locītavas telpas sašaurināšanās, vairāki osteofīti;
- 4. posms - locītavas telpa nav redzama (ankiloze).
Diagnosticējot osteoartrītu agrīnā stadijā, ir ieteicams izmantot MRI diagnostiku. Jāatceras, ka ne vienmēr ir savienojums starp rentgenstaru un simptomu locītavu izmaiņām. Smagi simptomi rodas jau vēlākos posmos, kad parastā zāļu terapija ir neefektīva.
Artrozes diferenciālā diagnoze jāveic ar šādām slimībām: reimatoīdais artrīts, reaktīvs artrīts, podagra artrīts, ankilozējošais spondilīts, psoriātiskais artrīts, diabētiskā artropātija, onkoloģiski procesi.
Artrozes ārstēšana
Ideālā gadījumā osteoartrīts būtu jāārstē reimatologam, bet, ņemot vērā šo speciālistu trūkumu daudzās klīnikās, ārstēšanu var veikt terapeits, ģimenes ārsts vai ģimenes ārsts. Kā ārstēt artrozi ir viena no galvenajām mūsdienu reimatoloģijas problēmām. Ārstējot artrozi, ārstu mērķis ir ne tikai samazināt slimības sāpes un simptomus, bet arī uzlabot locītavas funkcionalitāti, novērst turpmāku skrimšļa iznīcināšanu un citu locītavu iesaistīšanos procesā. Turklāt pacienti bieži domā, vai un kā artroze var pilnībā izārstēt. Diemžēl šobrīd nav narkotiku, kas varētu droši pilnībā atjaunot un/vai uzkrāt zaudētus skrimšļus. Tomēr tagad tiek aktīvi attīstītas efektīvas zāles artrozei, kas var atjaunot bojātos skrimšļus.
Visas osteoartrīta ārstēšanas metodes ir sadalītas zālēs, nedzertu un ķirurģiskas.
Osteoartrozes ārstēšana ir ārsta un pacienta locītava (!). Bez dzīvesveida korekcijas, fiziskās aktivitātes un riska faktoru novēršanas visi centieni tiek samazināti līdz gandrīz nullei. Visiem ārstēšanas pasākumiem jāsāk ar pacienta izglītību. Lai sasniegtu rezultātus artrozes ārstēšanā, un sniegt skaidrus ieteikumus, pacientam ir jāpasaka pacientam par dzīvesveida korekcijas nozīmi.
Svara zudums ir būtiska osteoartrīta terapijas sastāvdaļa. Tas ir saistīts ar faktu, ka, pirmkārt, palielinās arī locītavas slodze, un, otrkārt, taukaudi, kas ieskauj locītavu, ir diezgan agresīvi audi un tikai uztur locītavas iekaisumu.
Fiziskās aktivitātes palīdzēs samazināt sāpes pacientiem ilgtermiņā, kas palīdz atjaunot locītavas ar artrozi. Ideālā gadījumā fiziskās terapijas ārsts individuāli jāizstrādā individuāli, ņemot vērā slimības indikācijas, īpašības un kontrindikācijas noteiktu vingrinājumu veikšanai. Ārstējot osteoartrītu, svarīgākais ir ne tik daudz veikto kravu intensitāte, bet gan to regularitāte (vismaz 3-4 reizes nedēļā).
Dažādas ortopēdiskas ierīces (zolītes, ceļa spilventiņi, atsevišķas ortozes, šķembas) palīdz mazināt sāpes, iekaisumu palielināt locītavu funkcionalitāti un palīdz saglabāt ekstremitāšu fizioloģisko stāvokli.
Fizioterapijai un akupunktūrai ir nestabila un īslaicīga iedarbība, tās tiek izmantotas kā papildu metode, un tās tiek izmantotas kā klīniskie ieteikumi tikai mūsu valstī.
Starp farmakoloģiskajām metodēm tiek izmantotas šādas zāļu grupas:
- Ātrās darbības zāles: vienkārši pretsāpju līdzekļi, nesteroīdie pretiekaisuma līdzekļi (NPL, tabletes, injekcijas), vietējās NPL formas artrozes vietējai terapijai (ziede, želeja, krēms un citas formas), intraartikulāras hormonu injekcijas. Šīs zāles galvenokārt palīdz mazināt sāpes artrozes (pretsāpju līdzekļu) dēļ.
- Lēnas darbības zāles (hondroprotektori artrozes ārstēšanai): hondroitīns un glikozamīna preparāti (monoterapijā un kombinācijā), hialuronskābes preparāti (injekcijas locītavā). Chondroprotektori ir medikamenti, kas ir visefektīvākie sākotnējos slimības stadijās. Intraartikulāru injekciju ietekme ilgst no 2 līdz 12 mēnešiem. Vitamīniem un bioloģiski aktīvajiem piedevām nav izteikta ietekme, tāpēc tie jāizmanto taupīgi un tikai papildus pamata aprūpei. Ārstēšanas režīmu katram pacientam individuāli izstrādā ārsts.
Ķirurģiskā ārstēšana - locītavu nomaiņa - ir pēdējais līdzeklis artrozes ārstēšanā. Endoprotezes aizstāšana ir norādīta pacientiem ar smagām sāpēm, iepriekšējās terapijas efekta trūkuma dēļ, nopietnu skarto locītavu (tas ir, artrozes sekām) klātbūtnē, kā arī ar progresējošu locītavu bojājumiem artrozes dēļ.
Artrozes novēršanas pasākumi ir šādi:
- Apkarojot esošos riska faktoru šīs slimības attīstības riska faktorus,
- obligāts svara zudums
- traumu novēršana,
- vecumam un dzimumam atbilstošas fiziskās aktivitātes,
- Īpašo ierīču izmantošana locītavu biomehānikas labošanai.






















